Hola, soy la Dra. Verónica Lisseth Hernández González. En medicina integrativa avanzada hay una idea que lo cambia todo: la obesidad no es un “problema de kilos”. Es una enfermedad crónica, compleja, sistémica e inflamatoria. Y cuando la entendemos así, dejamos de pelear contra el cuerpo y empezamos a reparar sus sistemas.
Si sientes que tu metabolismo está bloqueado, que el hambre es “más fuerte que tú” o que el cansancio aparece incluso haciendo lo correcto, este artículo es para ti. Vamos a ver qué ocurre por dentro, con un enfoque clínico, humano y accionable.
1. Qué significa que la obesidad sea sistémica e inflamatoria
Durante décadas, se redujo la obesidad a una ecuación simple: “comes más de lo que gastas”. Esa frase es incompleta. Hoy sabemos que el tejido adiposo es un órgano endocrino e inmunológico. Produce señales hormonales (adipocinas), mediadores inflamatorios y mensajes que afectan apetito, saciedad, glucosa, lípidos, presión arterial y energía.
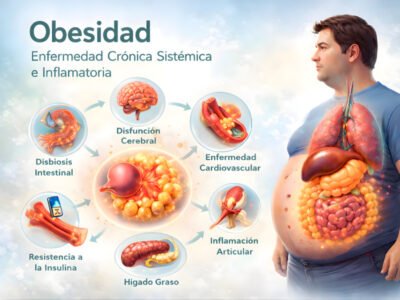
Cuando el tejido adiposo crece de forma disfuncional —especialmente en el abdomen— se altera su comunicación con el resto del cuerpo. El resultado suele ser un estado de inflamación crónica de bajo grado: silenciosa, persistente y con impacto real en órganos como el hígado, el páncreas, el sistema cardiovascular y el cerebro.
La obesidad no es estética: es biología. Si tratamos solo el peso, perdemos el problema real. Si tratamos el sistema (inflamación + hormonas + hábitos + sueño + estrés), el peso se convierte en una consecuencia.
2. Grasa visceral: el punto crítico del riesgo metabólico
No toda la grasa se comporta igual. La grasa subcutánea es la más visible, pero la grasa visceral —la que rodea órganos— es metabólicamente más activa y se asocia con mayor inflamación, resistencia a la insulina y riesgo cardiometabólico. Por eso, el número de la báscula no lo cuenta todo: importa la distribución y el contexto clínico.
Cuando predomina la grasa visceral, el cuerpo tiende a “defender” ese estado. Aumenta el apetito, baja la energía, se altera la señal de la saciedad y aparece mayor facilidad para almacenar grasa. Esta es una de las razones por las que muchas personas sienten que hacen esfuerzos enormes con resultados mínimos.
Si tu principal acumulación es abdominal y además hay cansancio, somnolencia postcomida o antojos, conviene valorar el estado de glucosa/insulina y el contexto inflamatorio.
3. Regulación hormonal: insulina y glucagón
La glucosa en sangre se regula, entre otros mecanismos, por dos hormonas principales: la insulina y el glucagón. La insulina facilita que la glucosa entre en las células y se almacene; el glucagón moviliza energía cuando falta, liberando glucosa desde el hígado. En un metabolismo sano, trabajan en equilibrio.
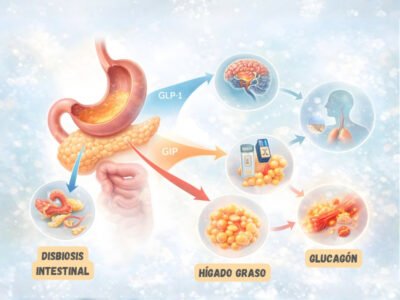
En obesidad y disfunción metabólica, ese equilibrio suele romperse. El cuerpo puede producir más insulina para compensar (hiperinsulinemia), y con el tiempo aparecen señales típicas: hambre frecuente, somnolencia tras comer, antojos, bajones de energía y mayor facilidad para acumular grasa.
Hiperinsulinemia sostenida = el cuerpo entra en “modo almacenamiento”. Si además hay estrés y mal sueño, la biología empuja aún más hacia ese modo.
4. Resistencia a la insulina: la bisagra metabólica
La resistencia a la insulina ocurre cuando las células responden peor a la señal de la insulina, obligando al cuerpo a producir más para lograr el mismo efecto. Esto puede mantenerse durante años sin diagnóstico, mientras se van acumulando consecuencias: aumento de grasa visceral, hígado graso, triglicéridos altos, inflamación persistente y riesgo de diabetes tipo 2.
Lo importante es entenderlo sin culpa: no es un “fallo personal”. Influyen genética, sedentarismo, ultraprocesados, estrés crónico, sueño insuficiente, cambios hormonales y, en algunos casos, medicación o condiciones médicas. La buena noticia: es una de las vías más mejorables cuando se interviene con método.
Señales frecuentes (no diagnósticas) que pueden sugerir resistencia a la insulina
- Hambre poco tiempo después de comer.
- Cansancio o sueño tras comidas con carbohidratos.
- Aumento de grasa abdominal.
- Dificultad para perder peso pese a “hacerlo bien”.
- Antojos intensos, especialmente por la tarde-noche.
5. Enfoque MindGen: palancas reales para recuperar salud metabólica
En MindGen no perseguimos “bajar kilos” como objetivo único. Buscamos recuperar función: reducir inflamación, mejorar sensibilidad a la insulina, estabilizar energía y devolverle al cuerpo señales claras de saciedad y seguridad.
- Proteína y fibra como base (saciedad + control glucémico).
- Fuerza 2–3 días/semana (músculo = metabolismo).
- Caminatas diarias (glucosa más estable).
- Sueño como tratamiento (sin sueño, no hay reparación).
- Gestión de estrés (cortisol alto = metabolismo bloqueado).
Cuando una persona siente que “no puede” con el hambre o el cansancio, rara vez es falta de disciplina. Suele ser una biología empujando en dirección contraria. Y por eso el plan debe ser personalizado, medible y sostenible.
6. Preguntas frecuentes
¿Por qué hago dieta y no bajo?
Porque el problema puede no estar en “comer menos”, sino en un metabolismo adaptado: hiperinsulinemia, estrés, sueño insuficiente, inflamación y pérdida de masa muscular. La estrategia debe atacar el sistema, no solo las calorías.
¿Es mejor contar calorías o regular hormonas?
Contar calorías puede servir como herramienta puntual, pero la base es regular señales biológicas: hambre, saciedad, glucosa, sueño y estrés. Cuando eso mejora, la adherencia aumenta y el peso baja con más estabilidad.
¿La resistencia a la insulina se revierte?
En muchísimos casos mejora de forma significativa con fuerza, caminatas, nutrición basada en proteína y fibra, reducción de ultraprocesados, sueño y manejo del estrés. Lo ideal es hacerlo con seguimiento clínico y analíticas.
¿Cuál es el primer paso más efectivo?
Normalizar el sueño y asegurar proteína/fibra en cada comida. Son dos movimientos con gran impacto sobre hambre, energía y control glucémico.
Si te llevas una idea de aquí, que sea esta: tu cuerpo no te está saboteando. Está intentando protegerte con los recursos que tiene. Y cuando le damos el plan correcto, vuelve a funcionar con claridad.
Un abrazo,
Dra. Verónica Lisseth Hernández González
Especialista en Medicina Intensiva y Salud Integrativa Avanzada